希少がん
概要
希少がんとは
患者数が少なく、”まれ”ながんを希少がんといいます。婦人科領域の代表的な希少がんとして、子宮肉腫、腹膜癌、腟がん、外陰がんについて説明します。
子宮肉腫
概要
子宮肉腫とは
肉腫は、いわゆる『癌』とは区別される悪性腫瘍であり、どの臓器にも発生しうるものですが、婦人科領域ではそのほとんどが子宮体部より発生します。
2004年の統計によると、子宮肉腫は子宮体部悪性腫瘍全体の8%と発生頻度の低い腫瘍です。まれな病気のため研究(臨床試験)が難しく、標準的な治療方法は未だ十分に確立しているとは言えません。
子宮肉腫は、大きく3種類の組織型に分けられ、約半数は『がん肉腫』(46%)で、残りの大部分を『平滑筋肉腫』(36%)、『子宮内膜間質肉腫』(13%)が占めています。
子宮肉腫は一般に予後が悪いと言われています。
症状と発症リスク
子宮肉腫が子宮の中に突出するように発生した場合、不正性器出血を自覚することがありますが、「子宮筋腫で手術をしたら、肉腫と判明した」ということがあります。
急にサイズが増大するような子宮筋腫、エコーで内部像が不均一な子宮筋腫は肉腫の疑いがあるかもしれないので、注意が必要です。
検査
内診、経腟超音波検査(経腹超音波検査)といった通常の産婦人科診察に加え、以下のような検査を行います。しかし、手術で摘出した子宮を病理組織検査で調べないと最終的な診断に至らないのも事実です。
子宮頸がん検診・子宮体がん検診
肉腫が子宮内腔に突出するような場合は、がん検診(細胞診)で異常が見つかることもあります。当院ではスクリーニングも兼ね、通常の産婦人科診察の延長で行うことがほとんどです。異常が見つかった場合は、子宮頸部生検、子宮内膜生検を行います。
MRI
MRI検査は磁気を利用した検査です。子宮局所の観察に優れており、腫瘍の大きさや筋肉への食い込み(浸潤)の程度、骨盤内のリンパ節転移の有無等が診断できます。診断精度を上げるため、可能なら造影剤を用いて検査を行います。薬剤アレルギーの経験がある人や喘息をお持ちの方は、担当医師に申し出てください。また、MRIは撮影時間が比較的長く狭い空間に入って行われるため、閉所恐怖症の方は苦手な場合もあります。担当医師に相談下さい。
CT
CT検査は、X線を利用した検査です。治療前にリンパ節転移や肺や肝臓といった遠隔臓器への転移の有無を調べます。診断精度を上げるため、可能なら造影剤を用いて検査します。薬剤アレルギーの経験がある人や喘息をお持ちの方は、担当医師に申し出てください。
その他
状況に応じて、子宮鏡検査、PET-CT検査(他施設に検査依頼)などの検査が行われる場合があります。
診断・病期
病期とは、がんの進行の程度を示す言葉で、Stage(ステージ)と言う事もあります。子宮肉腫の場合、組織型によって、病期の分け方に違いがあります。
癌肉腫は、子宮体がんと同じように診断します。詳しくは子宮体がんのページを参照下さい。
平滑筋肉腫、子宮内膜間質肉腫は以下の表の通りに病期分類します。
病期を元に、患者さん個々の年齢、合併症の有無、それぞれの病状に応じて治療法が選択されます。
| I期 | 腫瘍が子宮にとどまるもの |
|---|---|
| IA期 | 大きさが5cmいかのもの |
| IB期 | 大きさが5cmを越えるもの |
| II期 | 腫瘍が骨盤内(卵巣、卵管、直腸、膀胱など)に及ぶもの。ただし直腸・膀胱の内腔面にまで達していないものを指す。 |
| IIA期 | 卵巣、卵管に広がるもの |
| IIB期 | その他の骨盤臓器に広がっているもの |
| III期 | 腫瘍が骨盤の外に広がっているもの |
| IIIA期 | 病変が1か所のもの |
| IIIB期 | 病変が2か所のもの |
| IIIC期 | 骨盤リンパ節、あるいは傍大動脈リンパ節に広がっているもの |
| IVA期 | 直腸粘膜、膀胱粘膜に広がっているもの |
| IVB期 | 遠隔臓器に転移しているもの |
治療
子宮肉腫の治療も組織型によって変わります。診断された病期を元に、患者さん個々の年齢、合併症の有無、それぞれの病状に応じて選択されます。当院では日本婦人科腫瘍学会編「子宮体がん治療ガイドライン 2013年版」に準拠して治療方針の決定を行っております。
手術
子宮摘出が可能なら、治療の基本は子宮全摘出術となります。また、両方の卵巣、卵管も一緒に摘出します(両側付属器切除術)。
平滑筋肉腫や子宮内膜間質肉腫はこれら術式が基本となりますが、癌肉腫の場合は、子宮体がんに準拠した治療が選択されるため、場合によっては骨盤・傍大動脈のリンパ節も摘出します。
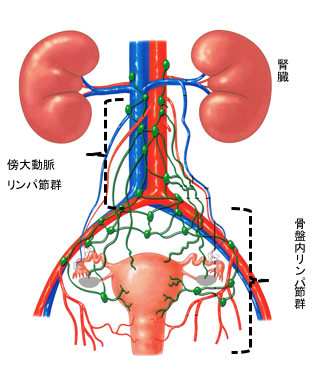
詳しい術式は担当医師から説明させていただきます。
抗がん剤治療(化学療法)
抗がん剤治療は、手術後の補助治療として行う場合、さらに手術ができない進行例に行う場合があります。
癌肉腫に対して行われる化学療法は子宮体がんと同様です。
平滑筋肉腫は悪性軟部腫瘍として整形外科領域でも発症する病気であるため、様々な臨床試験が整形外科で行われてきました。そのデータをもとに、子宮平滑筋肉腫にも治療が応用されています。残念ながら有効性が強く示されている治療薬がないのが現状ですが、近年新薬の開発・承認も進んできています。
どの薬をどういう治療スケジュールで投与するかなど、担当医師より詳しく説明させていただきます。
ホルモン療法
子宮内膜間質肉腫にはホルモン感受性を示すものがあります。このため、術後の補助療法や再発・進行症例に対して、ホルモン剤を投与することがあります。
放射線治療
放射線には、高エネルギーのX線やガンマ線でがん細胞を傷つけ、がんを小さくする効果があります。子宮肉腫では症状緩和のために行われる場合がほとんどです。
主に、腹部の体表面から放射線を照射する方法が用いられます。
具体的な治療スケジュールは放射線治療専門医より説明があります。
緩和治療
がんによる痛み、食欲の低下など、苦痛を伴う症状には症状を緩和する治療も並行して行います。
また、病期がIVB期(遠隔転移がある場合)のような進行がんや、全身状態から前述のような治療法が選択出来ない場合は、緩和治療が治療の主軸となります。
また今後の療養の方針が検討されます。
臨床試験
標準的な治療法が選択出来ない場合、該当する臨床試験があれば、案内します。
基本的には高次医療機関へ紹介させていただきます。
再発
再発とは、初回治療により目に見える大きさのがんがなくなったあと、再びがんが出現することをいいます。腹腔内に起こる局所再発と、原発巣から離れた遠隔臓器(肺や肝臓など)に転移する遠隔転移再発とに分けられ、状況に応じて2次的治療を行います。
局所再発の場合、あるいは遠隔転移再発でも再発が一か所の場合は、手術療法や放射線療法を行うことがあります。また、多発する遠隔転移再発の場合は基本的には抗がん剤治療、あるいはホルモン治療を行うことになります。しかし、再発の治療は、それぞれの患者さんで病気の状態も異なり、一概には選択できません。病巣の広がりや再発した時期、これまでの治療歴などによって総合的に治療法を判断する必要があります。
腹膜癌
概要
腹膜癌とは
腹膜癌とは腹膜に生じたがんであり、発生や広がり方は卵巣がんと同じと考えられております。また、進行して見つかることがほとんどです。
腹腔内に腫瘍があっても、卵巣や卵管に原発となるような病変がない場合に腹膜がんと診断されます。卵巣がん、卵管がん、腹膜がんを合わせた中で腹膜癌の占める割合は10-20%と言われています。
治療は卵巣がんに準じて行われます。予後は一般に悪いと言われています。
詳しくは卵巣がんのページを参照下さい。
腟がん
概要
腟がんとは
腟がんは非常に大変まれな疾患で、その頻度は女性生殖器がんの1%に満たない程です。約半数は腟の奥深くにできます。組織型の種類で分けると、大部分(80-90%)は扁平上皮がんであり、その他に腺がん、悪性黒色腫、肉腫などがあります。
症状と発症リスク
扁平上皮がんは高齢者に多く、子宮頸がん同じくヒトパピローマウイルス(HPV)への感染が原因であると言われています。
腟がんの自覚症状として最も多い症状は、不正性器出血やおりもの(帯下)ですが、他にも性交中の痛み、下腹部(骨盤領域)の痛み、排尿時の痛み、腟内のしこり、便秘などがあります。しかしながら、自覚症状がないことも多く、子宮頸がん検診で偶然発見されたり、進行してから気付く事も多いです。
検査
内診、患部の細胞診・生検(組織診)の他に、以下のような検査が行われます。
子宮頸がん検診・子宮体がん検診
腟がんが子宮の中に広がっていないか調べるために子宮がん検診も行います。
MRI
MRI検査は磁気を利用した検査です。
大きさや、周りの臓器との位置関係、骨盤内の転移・播種の有無などの診断にも有用です。
診断精度を上げるため、可能なら造影剤を用いて検査します。薬剤アレルギーの経験がある人や喘息をお持ちの方は、担当医師に申し出てください。MRIは撮影時間が比較的長く狭い空間に入って行われるため、閉所恐怖症の方は苦手な場合もあります。担当医師に相談下さい。
CT
CT検査は、X線を使っての検査です。治療前にリンパ節転移や肺や肝臓といった遠隔臓器への転移の有無を調べます。診断精度を上げるため、可能なら造影剤を用いて検査します。薬剤アレルギーの経験がある人や喘息をお持ちの方は、担当医師に申し出てください。
その他
状況によって、PET-CT検査(他施設に検査依頼)、膀胱鏡検査、直腸鏡検査などを行うこともあります。
診断・病期
病期とは、がんの進行の程度を示す言葉で、Stage(ステージ)と言う事もあります。
病期を元に、患者さん個々の年齢、合併症の有無、それぞれの病状に応じて治療法が選択されます。
| I期 | 腫瘍が腟の壁にとどまるもの |
|---|---|
| II期 | 腫瘍が腟の壁より外に広がりるが、骨盤壁までは達していないもの |
| III期 | 腫瘍が骨盤壁にまで達するもの |
| IV期 | 腫瘍が骨盤を越えて広がるか、膀胱や直腸の中にまで広がっているもの |
| IVA期 | 腫瘍が直腸粘膜、膀胱粘膜に広がっているもの、骨盤を越えて直接ひろがっているもの |
| IVB期 | 遠隔臓器に転移しているもの |
治療
腟がんの治療は放射線治療を選択することが多く、腟がんの出来た場所が子宮から近い場合は手術療法が選択されることがあります。
また、悪性黒色腫の場合は皮膚科と合同で治療法を検討することになります。
診断された病期を元に、患者さん個々の年齢、合併症の有無、それぞれの病状に応じて選択されます。
当院では日本婦人科腫瘍学会編「外陰がん・腟がん治療ガイドライン 2015年版」に準拠して治療方針の決定を行っております。
放射線治療
放射線には、高エネルギーのX線やガンマ線でがん細胞を傷つけ、がんを小さくする効果があります。腟がんの治療の原則は放射線治療になります。
具体的な方法として、腫瘍が薄い場合は腟の中に専用の器具を挿入して照射する「腔内照射」を行いますが、腫瘍が厚い場合は、膣内腔からの照射では届かないため、専用の小さな装置を腫瘍組織内に直接埋め込む「密閉小線源治療」という手法を行います。また、厚い腫瘍では、腹部の体表面から放射線を照射する「外照射」を併用します。
腔内照射や密閉小線源治療は当院では施行できないため、慶應大学病院と連携して行いますので、紹介させていただきます。
さらに、子宮頸がんの治療に準じた同時放射線化学療法の有効性も示されており、状況によっては抗がん剤投与も併用することがあります。
具体的な治療法、および治療スケジュールは産婦人科担当医、放射線治療専門医より説明があります。
手術
腟がんの発生した場所が、腟の奥の方、つまり子宮の入り口から近い場合は子宮を摘出する際に通常より腟を延長して摘出する手術療法が選択されることがあります。
限られた場合にのみ適応になるので、詳しい術式は担当医師から説明させていただきます。
緩和治療
がんによる痛み、食欲の低下など、苦痛を伴う症状には症状を緩和する治療も並行して行います。
また、遠隔転移があるような場合や、全身状態から上記の治療法が選択出来ない場合は、緩和治療が治療の主軸となります。また今後の療養の方針が検討されます。
臨床試験
標準的な治療法が選択出来ない場合、該当する臨床試験があれば、ご案内します。
基本的には高次医療機関へ紹介させていただきます。
再発
再発とは、初回治療により目に見える大きさのがんがなくなったあと、再びがんが出現することをいいます。腟がんは時間的空間的に多発するがんと言われており、治療後に再び腫瘍が見つかった場合、再発というよりは、新規病変であると解釈されることもあります。
多くは骨盤部に再発しますが、再発の治療は、それぞれの患者さんで病気の状態も異なり、一概には選択できません。病巣の広がりや再発した時期、これまでの治療歴などによって総合的に治療法を判断する必要があります。
外陰がん
概要
外陰がんとは
外陰がんと、外陰皮膚に発生するがんで、女性生殖器のがんの中では約3%を占める、比較的まれな病気です。外陰がんの多くは50歳以上の方に発症しますが、近年40歳以下の女性にもみられるようになってきました。
症状と発症リスク
自覚する症状には、外陰部が焼けるように感じたり、かゆみや痛みを感じることがあります。また、外陰の皮膚が白くなることもあります。
外陰がんは、ヒトパピローマウイルス(HPV)感染によって発症したり、皮膚の病気から続発してくる場合もあります。
検査
内診、患部の細胞診・生検(組織診)の他に、以下のような検査を行います。
MRI
MRI検査は磁気を利用した検査です。腫瘍の大きさや深さ、周りの臓器との位置関係、骨盤内の転移の有無を調べます。
診断精度を上げるため、可能なら造影剤を用いて検査します。薬剤アレルギーの経験がある人や喘息をお持ちの方は、担当医師に申し出てください。MRIは撮影時間が比較的長く狭い空間に入って行われるため、閉所恐怖症の方は苦手な場合もあります。担当医師に相談下さい。
CT
CT検査は、X線を利用した検査です。治療前にリンパ節転移や肺や肝臓といった遠隔臓器への転移の有無を調べます。診断精度を上げるため、可能なら造影剤を用いて検査します。
薬剤アレルギーの経験がある人や喘息をお持ちの方は、担当医師に申し出てください。
子宮頸がん検診・子宮体がん検診
通常産婦人科診察の延長で、可能なら子宮がん検診も行います。
その他
状況によって、PET-CT検査(他施設に検査依頼)、膀胱鏡検査、直腸鏡検査などを行うこともあります。
診断・病期
病期とは、がんの進行の程度を示す言葉で、Stage(ステージ)と言う事もあります。
病期を元に、患者さん個々の年齢、合併症の有無、それぞれの病状に応じて治療法が選択されます。
| I期 | 腫瘍が外陰にとどまっているもの |
|---|---|
| II期 | 外陰の腫瘍が隣接した尿道下部・腟下部・肛門に広がっているが、リンパ転移のないもの |
| III期 | ソ径リンパ節に転移があるもの |
| IV期 | 腫瘍が尿道上部、腟上部まで広がるか、遠隔転移のあるもの |
外陰がんの病期分類は複雑ですが、大まかに上記となります。
治療
外陰がんの治療は手術が基本となります。手術で外陰部を大きく切除しなければならず、皮膚移植が必要となることもあります。外陰がんは高齢者に発症することが多いため、手術を選択できるのか、またどういった術式がふさわしいのかなどは、診断された病期を元に、患者さん個々の病状に応じて選択されます。
当院では日本婦人科腫瘍学会編「外陰がん・腟がん治療ガイドライン 2015年版」に準拠して治療方針の決定を行っております。
手術
病期や外陰がんができた場所(外陰の真ん中なのか、左右のどちらかに寄っているのか)によって、術式が異なります。
初期の外陰がんは病巣周囲に余裕を持たせて切除する局所の治療が選択されますが、進行すると広範囲に外陰を切除しなければなりません。外陰皮膚が大きく欠損する場合は、形成外科と合同で皮膚移植などの外陰皮膚再建術も合わせて行います。
また、ソ径リンパ節を摘出する場合もあります。詳しい術式は担当医師から説明させていただきます。
放射線治療
放射線には、高エネルギーのX線やガンマ線でがん細胞を傷つけ、がんを小さくする効果があります。
放射線治療は、術後の補助療法として行われたり、合併症などから手術療法が選択できない患者さんに用いたりします。また進行例には痛みや出血といった症状を緩和する目的で治療することもあります。
具体的な治療スケジュールは放射線治療専門医より説明があります。
抗がん剤治療(化学療法)
外陰がんに有効な抗がん剤は、残念ながら、現在明らかになっていません。
進行例や再発例で抗がん剤治療を行う事があります。
緩和治療
がんによる痛み、食欲の低下など、苦痛を伴う症状には症状を緩和する治療も並行して行います。
また、遠隔転移があるような進行肉腫の場合や、全身状態から上記の治療法が選択出来ない場合は、緩和治療が治療の主軸となります。また今後の療養の方針が検討されます。
臨床試験
標準的な治療法が選択出来ない場合、該当する臨床試験があれば、ご案内します。
基本的には高次医療機関へ紹介させていただきます。
再発
再発とは、初回治療により目に見える大きさのがんがなくなったあと、再びがんが出現することをいいます。外陰部に起こる局所再発と、原発巣から離れた遠隔臓器(肺や肝臓など)に転移する遠隔転移再発とに分けられ、状況に応じて2次的治療を行います。
局所再発の場合、あるいは遠隔転移再発でも再発が一か所の場合は、手術療法や放射線治療を行うことがありますが、再発の治療は、それぞれの患者さんの病気の状態も異なるため、一概には選択できません。病巣の広がりや再発した時期、これまでの治療歴などによって総合的に治療法を判断する必要があります。


